Лейшманиоз – протозойная инфекция с трансмиссивным путем передачи, вызываемая паразитами рода Leishmania. Болезнь передается человеку посредством укуса москита. Выделяют три формы инфекции: висцеральный лейшманиоз, кожный (с поражением кожных покровов) и кожно-слизистый лейшманиоз. Заболевают лейшманиозом люди, грызуны, псовые, лошади и другие представители животного мира, которые одновременно выступают как переносчики.
Длительно протекающий лейшманиоз прогрессирует с развитием пневмонии, нефритов, агранулоцитоза
По данным статистики, лейшманиоз распространен в восьмидесяти восьми странах мира, из этого числа 72 страны являются развивающимися, 13 из этого числа – беднейшие.
Лейшмании относятся к роду Leishmania семейства Trypanosomidae класса Mastigophora. В настоящее время изучено около двух десятков видов лейшманий.
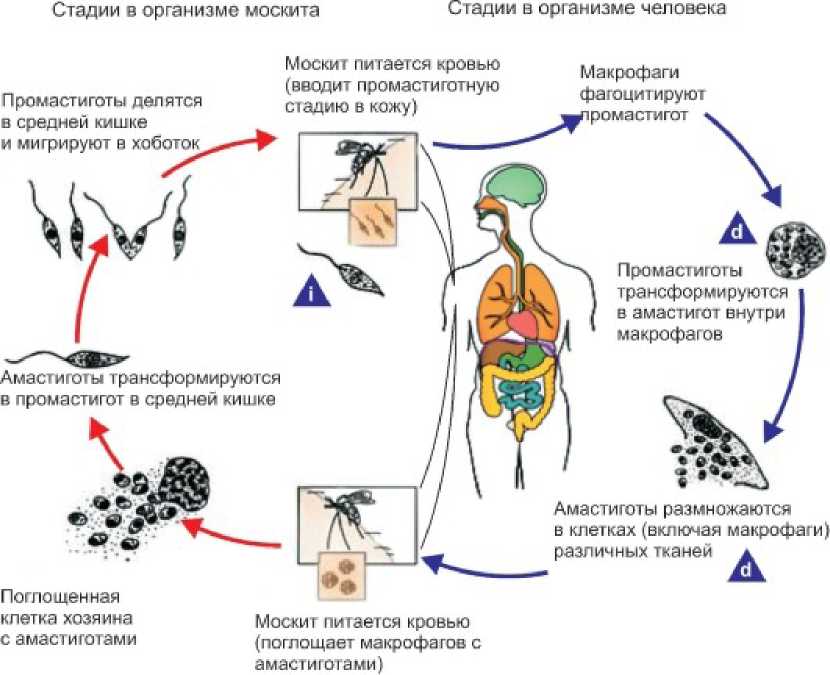
Жизненный цикл простейшего предусматривает последовательную смену двух хозяев: москита (самка москита из рода Phlebotomus) и млекопитающего (в том числе, человека). Лейшмания в организме москита находится в жгутиковой (промастиготной) стадии, в организме переносчика – безжгутиковой (амастиготной). При культивации на клеточных культурах Leishmania растет в форме амастигот, на бесклеточных – промастигот.
Переносчиками являются человек и животные семейства псовых, грызуны, дикобразы. Наибольшее число заражений регистрируются в странах Южной Америки и Африки.
Жизненный цикл начинается с попадания лейшманий в организм москита с кровью, которую он высасывает у инфицированного человека или животного. Далее промастигота размножается в кишечнике москита около семи дней. Их становится настолько много, что они закупоривают просвет кишечника насекомого, и москит не может проглотить новую кровь. При этом выделяется слюна, вследствие чего промастиготы попадают в рану от укуса москита. С этого момента заканчивается цикл развития в организме москита и начинается в организме млекопитающего (человека или животного).
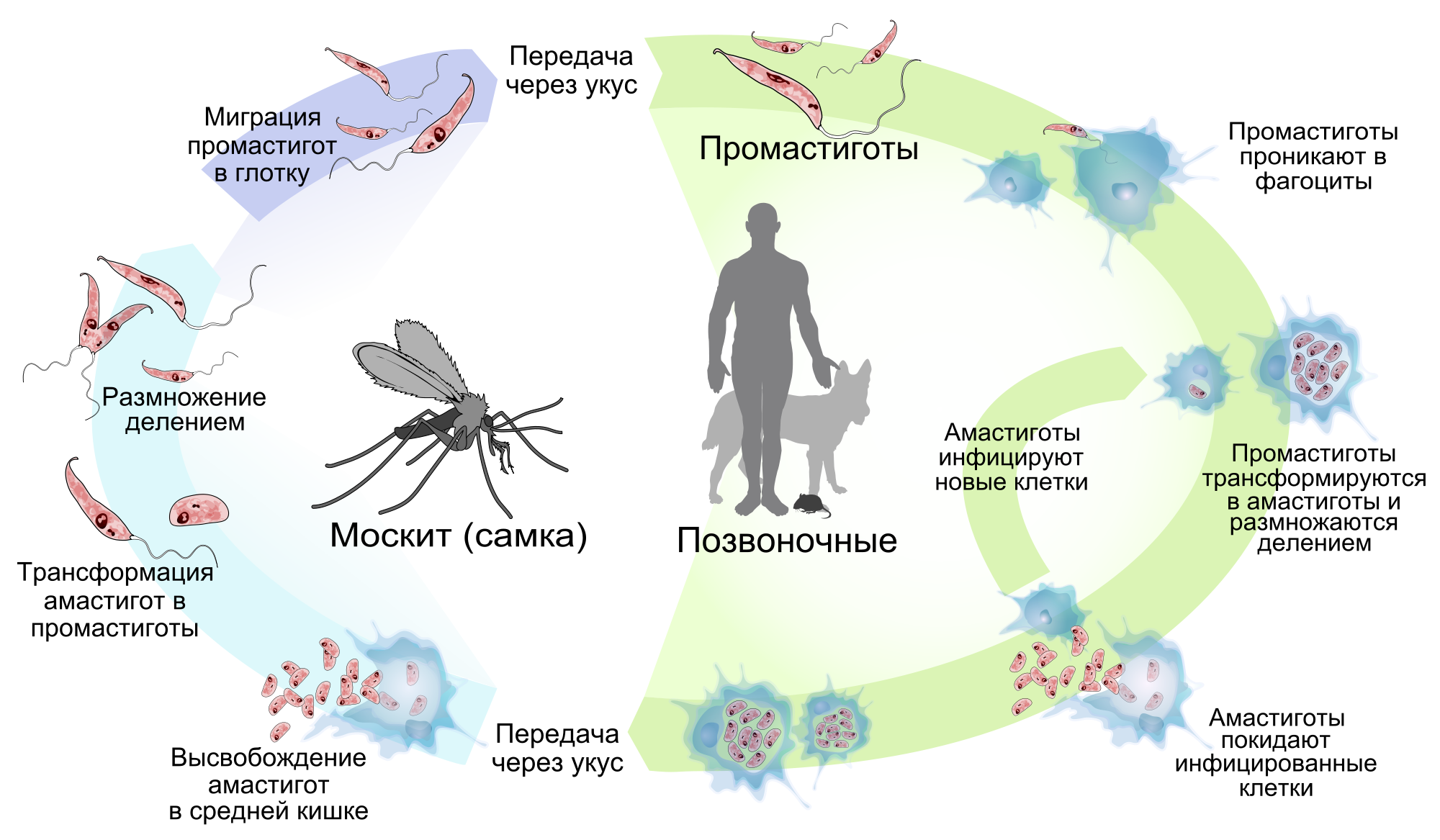
Механизм передачи заболевания трансмиссивный, переносчиками являются москиты рода Lutzomyia и Phlebotomus
Любой проникнувший в организм антиген – причина воспаления. Клетки воспаления – нейтрофилы – устремляются к месту укуса и фагоцитируют (проглатывают) промастигот. Некоторое время лейшмании остаются внутри нейтрофилов, затем в результате апоптоза нейтрофилов (часть клеточного цикла — гибель) промастиготы попадают в макрофаги, где лишаются жгутика и переходят в амастиготную стадию. Лейшмании в таком виде сливаются с лизосомами, приобретая защиту и питание. Начинается размножение амастигот.
Первыми симптомами развития лейшманиоза у человека являются повреждения кожных покровов в месте укуса – первичного очага. Здесь возникает воспалительная реакция: отек, покраснение, лимфангит и лимфаденит (реакция лимфатической системы), образуется паразитарная гранулема. При локализации возбудителя в подкожной клетчатке развивается кожный лейшманиоз. Такая форма лейшманиоза может быть диффузной (локализуется в разных частях тела) или локальной.
Висцеральный лейшманиоз возникает при проникновении возбудителя в кровь и, далее, в печень, костный мозг, кишечник, селезенку.
Кожно-слизистый лейшманиоз характеризуется поражением слизистых оболочек рта, горла, носа. В тяжелых случаях может произойти разрушение хрящевой ткани, что приводит к затруднению дыхания, глотания, нарушению речи. Такая форма и встречается чаще в странах Америки, и поражает людей со слабым иммунитетом и пониженным питанием.
Эта форма болезни встречается в Азии, на Юго-Востоке Европы, в Перу и развивается в случае, если паразит остановился под кожей. Различают два вида кожного лейшманиоза: локальный и диффузный.
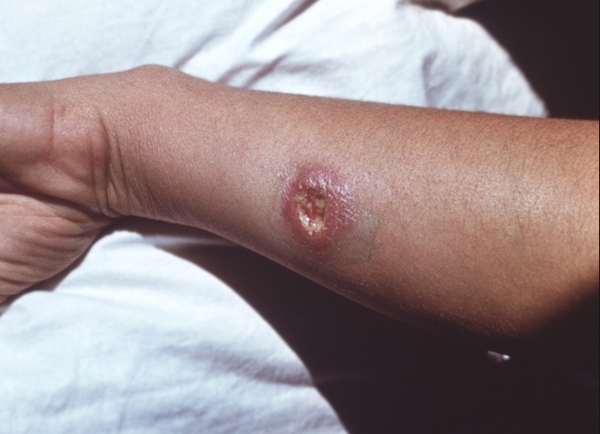
Кожный лейшманиоз — проявляется поражениями кожи, подкожных тканей или слизистых оболочек
Локальный лейшманиоз. Первым симптомом кожного лейшманиоза является развитие лейшманиомы – гранулематозного воспаления. Лейшманиома характеризуется наличием отека и уплотнения, состоящего из макрофагов, плазматических клеток и иных клеток, возникающего вследствие воспаления. Стадия бугорка продолжается до семи дней.
На следующей стадии – язвенной – наблюдаются некроз бугорка, его изъязвление. Вокруг некротического бугорка виден валик из дермы красного цвета. На этой стадии может развиться реакция лимфатической системы в виде лимфангита или лимфаденита. Язвенная стадия при осложнении процесса может иметь длительное течение, при этом возникает гнойное отделяемое. Также язвенная стадия может стать началом хронического процесса, когда по краям язвы появляются новые бугорки. Но чаще язвенная стадия продолжается около пяти дней.
Далее некротические массы удаляются, корка в области язвы отпадает и формируется рубец. На этом локальный лейшманиоз у человека заканчивается.
Диффузный лейшманиоз проходит те же стадии, что и локальный, отличием является лишь то, что язвы распространены по всему телу. Эта форма болезни возникает у лиц со слабым иммунитетом.
Туберкулоидный лейшманиоз – такая форма болезни возникает после кажущегося выздоровления. После исчезновения язв наблюдается появление новых мелких бугорков, которые не изъязвляются, имеют желтый цвет.
Заболевание является самой опасной формой болезни, способной привести к летальному исходу. Встречается в Южной Европе, Турции, Эфиопии, Индостане.
Висцеральный лейшманиоз — инфекционная протозойная болезнь, которая передается москитами, характеризуется хроническим течением
Промежуток между укусом москита и проявлением первых симптомов может составить год. Висцеральный лейшманиоз у человека начинает проявляться с таких симптомов как слабость, снижение аппетита, подъем температуры до субфебрильных пределов.
В разгаре заболевания температура поднимается до 39 градусов и выше. Далее, повышенная температура чередуется с цифрами нормы. Такие скачки могут продолжаться до нескольких месяцев.
Первичный очаг выглядит как изъязвление или мелкий узел желтого цвета. При осмотре выявляют увеличение лимфоузлов, печени, значительно увеличивается селезенка. Их пальпация вызывает боль. Поражение костного мозга ведет к уменьшению уровня гемоглобина и эритроцитов в крови, (анемии). Нередко могут наблюдаться кровотечения из носа, желудка, кишечника, в кожу.
Поражение печени в виде некроза гепатоцитов и замены их соединительной тканью ведет к повышению давления в воротной вене, отекам, асциту. Наблюдаются признаки сердечной недостаточности.
Висцеральный лейшманиоз в терминальную стадию проявляется следующими симптомами: кахексия, тонкая кожа, тонус мышц значительно снижен, отеки.
Висцеральный лейшманиоз встречается в трех формах:
Заболевание характеризуется поражением слизистых оболочек рта, носа, горла. Симптомы:
Лечение должно учитывать не только эффективность, но и возможные риски, поэтому наиболее предпочтительным считается местное лечение. Способ лечения выбирают следующим образом: если на коже более четырех язв и они не больше пяти сантиметров, то используют местное лечение.

При отсутствии лечения, тяжелые случаи висцерального лейшманиоза почти всегда заканчиваются смертельным исходом
Лечение висцерального лейшманиоза включает использование препаратов сурьмы пятивалентной (Солюсурьмин, Глюкантим). Препараты вводятся ежедневно внутривенно, курс до десяти дней. Если эффекта нет, то добавляют Амфотерицин В, вводят через день в течение восьми недель.
При кожном лейшманиозе для лечения используют Мономицин, Уротропин – ими обкалывают бугорки, также с ними делают примочки. На стадии язв применяют Мономицин внутримышечно три раза в день. Препараты сурьмы для лечения применяют при тяжелом течении.
Препаратами выбора при лечении лейшманиоза являются Антимонил глюконат натрий, Глюкантим. Курс до одного месяца. При отсутствии эффекта от лечения курс повторяют.
По показаниям проводят оперативное лечение: удаление селезенки.
Для профилактики необходимо проводить борьбу с переносчиками заболевания. Проводят дератизацию, дезинсекцию жилых помещений, осушение подвалов. Рекомендуется применять средства защиты от переносчиков-москитов: репелленты и механические средства.
Для профилактики следует выявлять и лечить больных лейшманиозом и переносчиков, инфекция в организме которых протекает скрыто. Для коллективной профилактики применяют Хлоридин. Лицам, посещающим эндемические очаги, вводят вакцину, содержащую промастиготы.