Простейшие паразиты человека принадлежат к организмам, состоящим из единственной клетки. Паразитируя в организме человека, простейшие приводят к заболеваниям протозоонозам, имеющим иногда очень опасные последствия, вплоть до смертельного исхода.
Выделяют 4 класса простейших:
Эти паразитические простейшие вызывают опасные заболевания у людей
Лейшмания приводит к лейшманиозам, проявляющимся повреждением кожи (кожный лейшманиоз) или внутренних органов (висцеральный лейшманиоз).
Переносят лейшманиоз москиты. Они инфицируются при высасывании крови заболевшего человека или животного. Возбудитель поступает в человеческий организм после укуса москита.
Актуальность лейшманиозов объясняется тем, что они осложняют течение ВИЧ-инфекции, представляя собой ВИЧ-ассоциированные заболевания.
При кожном лейшманиозе (пендинской язве) лейшмании проникают в кожу человека, где впоследствии размножаются. Развивается воспаление с отмиранием ткани и формированием язв. Выделяют две разновидности кожного лейшманиоза: городской и сельский.
При городской разновидности инфицирование происходит от зараженных людей и собак. Во время инкубационного периода изменений в организме человека не происходит. Потом на месте укуса москита образуется буроватый узелок (лейшманиома). Со временем он нарастает. Спустя 5-10 месяцев на месте лейшманиомы формируется округлая язва. Длительность заболевания 1-2 года.
Переносчиками лейшманий являются москиты из рода Phlebotomus
При сельской разновидности инфицирование происходит от песчанок, сусликов. Длительность инкубационного периода от 1 недели до 2 месяцев. Начало заболевания острое. На коже лица, рук, ног образуются лейшманиомы, похожие на гнойник. Язвы неправильной формы, с гнойным содержимым формируются в 1-ые недели заболевания. Заживление происходит через 2-4 месяца с образованием рубца. Заболевание длится до полугода.
При висцеральном лейшманиозе инфицирование организма происходит от заболевшего человека, собак, диких животных. Инкубационный период продолжается около 3-6 месяцев. Заболевание проявляется постепенно. Возникают слабость, недомогание, повышение температуры, гипертрофия селезенки, печени. Кожа становится восковой, бледно-зеленой или темной. Появляются нарушения деятельности сердца, надпочечников, почек.
Диагностика:
Проводят стационарное лечение лейшманиоза. Необходима изоляция таких больных от других пациентов для профилактики появления вторичных инфекций. Обязательно сбалансированное питание, так как больные истощены.
Препараты, используемые при лечении лейшманиоза: амфотерицин В, паромомицин, пентамидина изотионат, солюсурмин, препараты стибиума.
Профилактика включает ликвидацию нор грызунов, отлов бездомных собак, усыпление заразившихся лейшманиозом животных, а также истребление очагов выплода москитов.
Лямблии приводят к лямблиозу. Они паразитируют в организме человека в тонком кишечнике, желчном пузыре. Возможны две формы существования: подвижная (вегетативная) и неподвижная (циста).
Кишечная лямблия
Инфицирование возможно при употреблении загрязненных цистами овощей, фруктов, воды, а также через немытые руки и бытовые принадлежности.
Оказавшись в организме человека, лямблии обитают в тонком кишечнике, раздражая его слизистую оболочку. Появляется повышенное газообразование, боль в животе, тошнота. Стул становится неустойчивым (запоры чередуются с поносами). Чаще заражаются дети.
Диагностика: обнаружение лямблий в фекалиях или дуоденальном содержимом, антител к ним в крови.
Лечение препаратами: тинидазол (фазижин, аметин, тиногин), тиберал (орнидазол), макмирор.
Профилактика: личная гигиена, мытье овощей, фруктов перед едой, уничтожение мух.
Трихомонада влагалищная приводит к воспалению мочеполовой системы – трихомониазу. Путь передачи инфекции в большинстве случаев половой. Бытовое инфицирование (через совместные с больным предметы гигиены, постельное белье) случается редко. Возможна передача новорожденной девочке от инфицированной матери. Заболевание может принимать хроническое течение.
Трихомониаз у женщин проявляется вагинитом с характерными выделениями, зудом и жжением во влагалище.
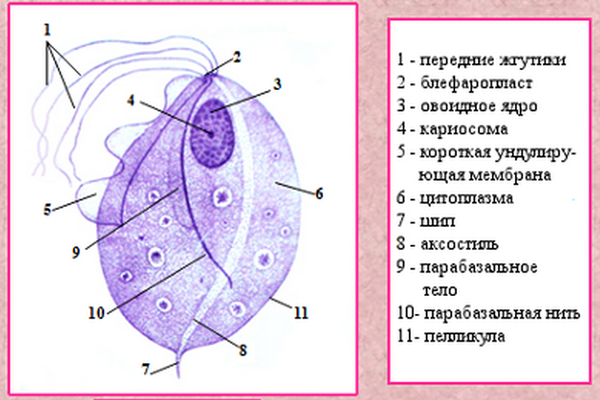
Строение трихомонады
У мужчин проявляется уретритом с небольшими слизистыми выделениями.
Диагностика: обнаружение трихомонад в мазках.
Проводят лечение обоих половых партнеров, на период лечения интимные контакты исключаются.
Используемые препараты:
Профилактика: интимная гигиена, использование презерватива.
Образуют споры. Споровики живут в различных тканях и клетках организма. Лихорадка, малокровие, желтуха – характерные симптомы заражения споровиками.
Кокцидия вызывает у человека токсоплазмоз (врождённый и приобретённый, острый и хронический). Инфицироваться можно от кошек.
При врождённой форме происходит внутриутробная гибель эмбриона, смерть новорождённого вследствие сепсиса или (у выживших) поражение нервной системы (слабоумие), глаз.
Острая приобретённая форма проявляется подобно тифу (с подъемом температуры, гипертрофией печени, селезёнки) или с преобладанием нарушений нервной системы (судороги, параличи).
Хроническая форма проявляется повышением температуры до субфебрильных цифр, головной болью, гипертрофией лимфоузлов и печени, уменьшением работоспособности. Возможно поражение глаз, сердца, нервной системы.
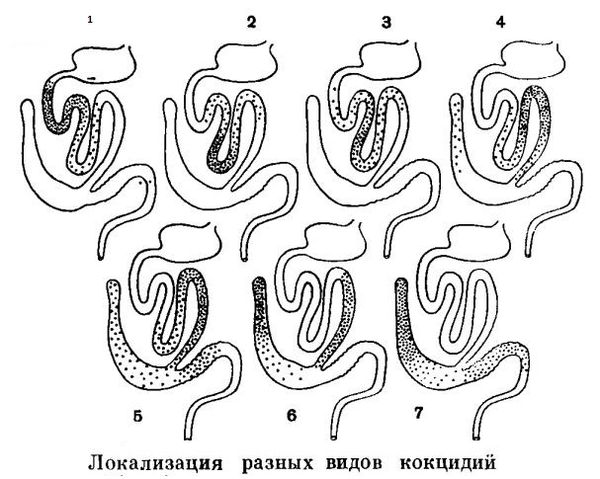
Кокцидии — подкласс протистов из типа Apicomplexa.
Может быть латентное течение токсоплазмоза.
Диагностика осуществляется путем определения антител в крови.
Лечение чаще всего не требуется. Беременным женщинам и новорождённым проводят лечение для устранения острой симптоматики.
Больным с сопутствующей ВИЧ-инфекцией обязательное лечение токсоплазмоза проводят при снижении уровня защитных иммунных клеток (CD 4) ниже 200.
Препаратом выбора для терапии токсоплазмоза стал ко-тримаксазол (бисептол).
Профилактика включает соблюдение санитарных норм при уходе за животными, обработку продуктов, обследование на токсоплазмоз беременных.
Приводит к малярии, протекающей с приступами лихорадки, разрушением эритроцитов, гипертрофией печени и селезенки.
Варианты малярии:
Источником заражения становится больной человек, а переносчиком – самка малярийного комара.
Инфицирование происходит при укусе комара, когда плазмодии со слюной попадают в организм. С кровью они достигают печени, где осуществляется их 1-ый (тканевой) этап развития. Затем проникают в кровяное русло и внедряются в эритроциты. Здесь осуществляется 2-ой (эритроцитарный) этап развития. Затем происходит разрушение эритроцитов и выход в кровь плазмодиев, что проявляется приступом лихорадки.
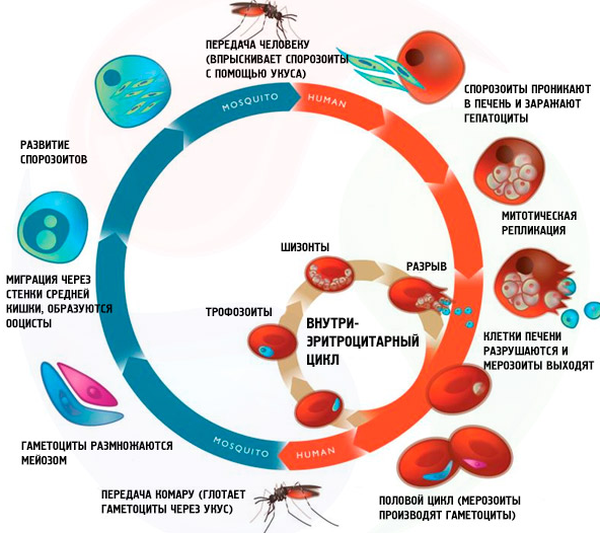
Малярийный плазмодий — одноклеточный паразит вызывающий малярию
Диагноз ставится на основе обнаружения паразитов в мазках крови.
Для лечения используют препарат хинин. При необходимости проводят симптоматическое лечение.
Профилактика – борьба с малярийными комарами.
Методы:
Вызывает балантидиаз. Паразитирует в толстом кишечнике. Образует цисту. Инфицирование происходит при заглатывании цисты. Главный источник инфицирования человека – свинья, которая является переносчиком заболевания. Инфузория приводит к формированию язв на стенке кишечника. Это проявляется клиникой, свойственной амебной дизентерии (жидкий стул с кровью).
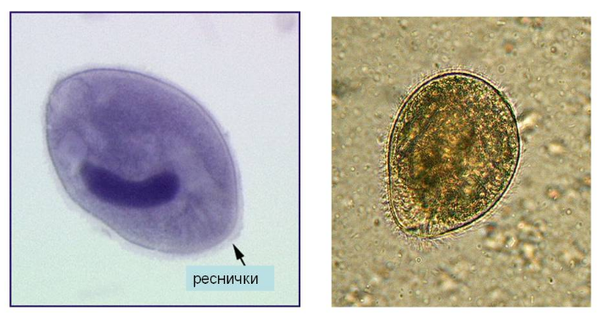
Инфузория балантидий паразитируюет в толстой кишке
Диагностика основана на обнаружении возбудителя заболевания в кале.
Лечение: антибиотикотерапия (мономицин, окситетрациклин). Профилактика балантидиаза: соблюдение санитарных норм работниками мясокомбинатов, ферм.
Дизентерийная амеба вызывает амебиаз – заболевание сходное с дизентерией. Может образовывать цисты, приводит к возникновению язв в толстом кишечнике.
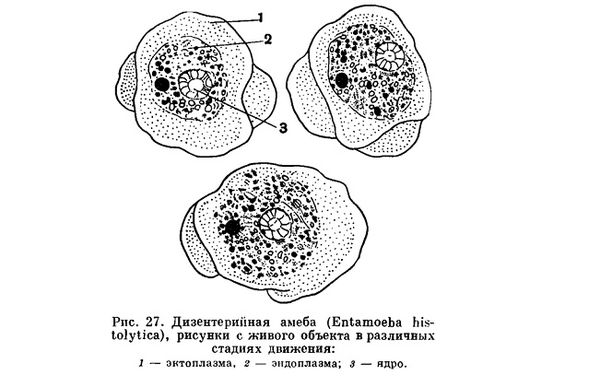
Дизентерийная амеба вызывает тяжёлое заболевание амёбиаз
Диагностика основана на выявлении в фекалиях тканевой формы амёбы.
Лечение проводят в условиях стационара с помощью медикаментов: метронидазол, тинидазол, антибиотики тетрациклинового ряда.
Для профилактики заболевания необходимо следовать правилам личной гигиены.