Глисты во влагалище – серьезная патология, не только являющаяся причиной неприятных ощущений, снижающих качество жизни, но и приводящая к ряду осложнений. Урогенитальный трихомониаз может стать причиной бесплодия или прерывания беременности. Поэтому лечение всех форм этого заболевания (даже бессимптомного носительства) должно проводиться своевременно и в полном объеме.
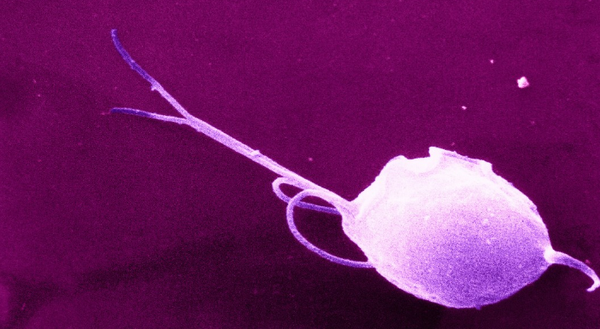
Трихомоноз — относящееся к группе ЗППП
Трихомониаз является наиболее часто встречающейся инфекцией с преимущественно половым путем передачи. Проявления болезни разнообразны: от острых форм с ярко выраженной клиникой до бессимптомных, выявляемых случайно при профилактическом осмотре. Вялотекущий хронический, а также асимптомный трихомониаз составляет до 35% случаев заболевания у женщин и до 41% у мужчин. Пациенты с такими формами инфекции представляют опасность, поскольку могут становиться источниками заражения.
Trichomonas vaginalis – одноклеточный организм, являющийся облигатным паразитом человека. Имеет несколько жгутиков и ундулирующую мембрану, благодаря которым (а также способности образовывать псевдоподии) активно передвигается. Трихомонада не образует цисты, поэтому не приспособлена к существованию вне организма хозяина. Факторы внешней среды, в особенности действие прямых солнечных лучей, высушивание, нагревание, для нее губительны. Кстати, по этой причине бытовой путь передачи трихомониаза рассматривается некоторыми авторами как сомнительный.
Три разновидности трихомонад – ротовая, кишечная и вагинальная – могут существовать в организме человека. Последняя живет на слизистых оболочках органов мочеполовой системы. Trichomonas vaginalis способна становиться резервуаром для некоторых патогенных микроорганизмов: микоплазм, хламидий, грибков, гонококков. По этой причине урогенитальный трихомониаз нередко сочетается с другими инфекциями мочеполовой системы.
Влагалищная трихомонада плохо переносит воздействие факторов внешней среды, поэтому обнаружить ее на предметах (медицинский инструментарий, нижнее белье, полотенца и прочее) практически невозможно. Отсутствие стадии цисты в жизненном цикле паразита объясняет редкость и маловероятность инфицирования бытовым путем. Хотя исключать такую возможность нельзя. Этот путь имеет значение при заражении детей.
Незащищенный половой акт – основной механизм передачи инфекции. Вероятность заражения повышается при частой смене партнеров, отказе от использования барьерных методов контрацепции (презервативов). Сопутствующие иммунодефицитные состояния, гиповитаминозы, эндокринные расстройства ослабляют защитные механизмы и создают благоприятные условия для инфицирования.

Трихомонадный вагинит – самое распространенное излечимое заболевание передоющееся половым путем
Trichomonas vaginalis обладает способностью противостоять иммунной системе больного. Антигенная мимикрия (маскировка) обеспечивается за счет сорбирования на поверхности клетки паразита белков плазмы хозяина. Благодаря этому иммунная система пациента не воспринимает паразита как чужеродный организм.
Глисты во влагалище – частая причина хронических воспалительных процессов половых органов, бесплодия и невынашивания беременности.
Первые признаки трихомониаза появляются обычно через 7-10 суток после заражения (возможно увеличение инкубационного периода до 1 месяца). У мужчин заболевание начинается с клиники уретрита, у женщин – вагинита. Трихомониаз может протекать остро, подостро (малосимптомно), хронически (при существовании инфекции в организме больного более 2 месяцев) или бессимптомно (носительство паразита). Формы без явных проявлений или со смазанной клинической картиной нередки и составляют до ⅓– ½ случаев инфицирования.
Вагинальный трихомониаз характеризуется следующими признаками:
Болезнь может осложняться вовлечением в патологический процесс матки и придатков. Длительно существующий аднексит (воспаление маточных труб) приводит к образованию спаек и нарушению проходимости, становясь причиной бесплодия, а также повышая вероятность внематочной беременности.
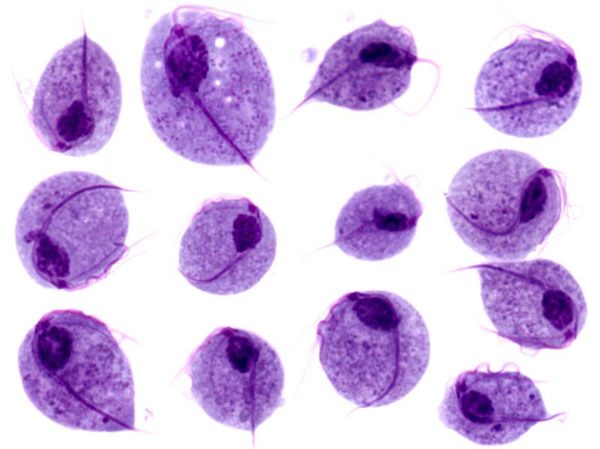
Возбудителем урогенитального трихмониаза является вагинальная трихомонада — Trichomonas vaginalis
У мужчин trichomonas vaginalis паразитирует в мочеиспускательном канале. Возникающий в результате уретрит клинически проявляется следующими симптомами:
Распространяясь, инфекция поражает и другие органы: мочевой пузырь, предстательную железу, яички, семенные пузырьки. Частое осложнение трихомониаза у мужчин – простатит. Проявляется в виде боли или чувства тяжести внизу живота, затруднения мочеиспускания. При выраженном воспалении возможно развитие интоксикационного синдрома (повышение температуры). Хроническая инфекция мужских половых органов влияет на качественный состав спермы и может стать причиной бесплодия.
К осложнениям урогенитального трихомониаза, помимо уже упомянутых, относятся воспаления органов мочевыделительной системы: цистит, пиелонефрит. В период беременности trichomonas vaginalis может приводить к выкидышу или внутриутробной гибели плода.
Клинические симптомы, а также данные, полученные при осмотре, неспецифичны и характерны для других половых инфекций. Чтобы правильно поставить диагноз, требуется обнаружить и идентифицировать возбудителя. Влагалищная трихомонада выявляется при микроскопическом исследовании материала, взятого из пораженных органов, методом ПЦР, а также культивированием возбудителя на питательной среде.
Для микроскопического исследования могут быть использованы отделяемое уретры, влагалища, цервикального канала шейки матки, секрет предстательной железы, центрифугат мочи. Изучение нативного (неокрашенного) материала не всегда позволяет с уверенностью диагностировать трихомониаз, поскольку данный метод выявляет, прежде всего, подвижные формы возбудителя. Не отличающиеся высокой активностью, а также имеющие нетипичное строение (отсутствие жгутиков, ундулирующей мембраны) трихомонады могут быть нераспознаны при исследовании.
Изучение окрашенного мазка – более чувствительный метод, позволяющий обнаружить и другую патогенную флору, а также клетки, появление которых указывает на воспалительную реакцию. Однако атипичные trichomonas vaginalis могут быть нераспознаны и при данном методе исследования.

Трихомонада во влагалище может перейти в острую или хроническую форму
ПЦР (обнаружение фрагментов ДНК и РНК паразита) – более специфичная методика. «Золотым» же стандартом является культивирование. Взятый для анализа материал помещают на питательную среду, благоприятную для размножения trichomonas vaginalis. Однако этот метод нельзя использовать как скрининговый, так как для получения результата требуется много времени.
Диагностировать трихомониаз непросто. Проявления болезни неспецифичны и встречаются при других воспалительных заболеваниях органов мочеполовой системы.
Наиболее доступные методы диагностики (микроскопическое исследование мазков) также могут давать ложноотрицательные результаты из-за часто встречающихся нетипичных форм trichomonas vaginalis, плохо поддающихся идентификации.
Для терапии трихомонадной инфекции применяются метронидазол, тинидазол, орнидазол. Эти препараты используются в общепринятых схемах лечения:
При хроническом или осложненном трихомониазе нередко дополнительно назначаются препараты для местного лечения. Их используют и в случаях, когда пероральный прием метронидазола и других лекарств противопоказан.
Лечение трихомониаза в первую очередь заключается в приеме антибиотиков
На время терапии половая жизнь исключается. Для предотвращения повторного заражения партнер тоже должен пройти курс лечения.
Для снижения вероятности инфицирования следует избегать случайных половых связей, пользоваться барьерными методами контрацепции (презервативами). Желательно регулярно обследоваться на половые инфекции. При выявлении заболевания обязательно пройти курс лечения (даже при отсутствии явных клинических признаков) для предотвращения развития осложнений и хронической формы болезни.
К специфическим методам профилактики относится вакцинация препаратом солко-триховак. Средство вводят внутримышечно трехкратно по 0,5 мл (промежуток между инъекциями 2 недели). Через год необходима повторная вакцинация – 0,5 мл внутримышечно 1 раз.